Цервіцит – запальний процес у вагінальному сегменті шийки матки. Цервіцит, симптоми перебігу якого характеризуються гнійними або слизовими виділеннями, болем внизу живота (тягне або тупий), хворобливістю статевого акту та сечовипускання.
Затяжний хронічний цервіцит призводить до розвитку ерозії, потовщення шийки матки, поширення інфекції на верхні відділи статевого апарату.
За своєю структурою шийка матки є бар'єром, яка перешкоджає проникненню інфекції в матку. При певних факторах відбувається порушення її захисної функції, що призводить до потрапляння в цю область сторонньої мікрофлори, сприяючи тим самим розвитку запалення – цервіциту шийки матки.
Найчастіше захворювання виникає у жінок віком від 18 до 45 років, які живуть активним статевим життям. При цьому багато інфікованих жінок не проходять курсу необхідного лікування, оскільки симптоми цервіциту можуть бути прихованими.
Причини
Чому виникає цервіцит і що це таке? Для того щоб у жінки розвинулася ця недуга, необхідно впровадження в статеві органи різної хвороботворної мікрофлори: кишкової палички, стрептококів, стафілококів, мікоплазм та інших мікроорганізмів. Вони здатні потрапляти в шийку матки через контактні шляхи, через кров та лімфу або з прямої кишки, специфічна мікрофлора передається статевим шляхом.
У більшості випадків цервіцит шийки матки виникає через наявність вагінальних інфекцій, що передаються статевим шляхом: , . Провокувати запалення шийки матки можуть також герпетичні генітальні інфекції або . Крім цього, супроводжувати виникнення хвороби можуть і механічні подразники, це травми шийки матки після абортів, пологів або інших пошкоджень.
Цервіцит рідко виникає ізольовано, зазвичай його розвитку супроводжують інші патології статевої системи: вагініт, ектропіон, псевдоерозія шийки матки. Щоб не було ускладнень, потрібно вчасно подумати про те, як лікувати цервіцит і які препарати для цього будуть потрібні.
Цервіцит симптоми
 Захворювання може протікати у двох варіантах. Перший – без симптомів, другий – із проявом певних ознак. Найчастіше, вираженість клініки залежить від збудника інфекційного процесу.
Захворювання може протікати у двох варіантах. Перший – без симптомів, другий – із проявом певних ознак. Найчастіше, вираженість клініки залежить від збудника інфекційного процесу.
При легкій формі цервіциту жінка може взагалі не помітити жодних симптомів. Можлива періодична поява невеликих виділень із піхви, які переважно мають слизовий характер.
Основні ознакицервіциту шийки матки:
- слабка ниюча;
- больові відчуттячи дискомфорт під час статевого акту;
- рідкісні кров'янисті виділення з піхви, іноді – з домішкою гною;
- каламутні слизові оболонки з піхви незалежно від менструального циклу;
- хворобливі менструації.
При цервіциті шийки матки є і більш виражені симптоми - кровотеча, свербіж у зоні статевих органів, больові відчуття або виділення з кров'яними вкрапленнями під час статевого акту, печіння при сечовипусканні. Крім цього, у хворої на цервіцит жінки відзначається присутність періодичних і дискомфортних відчуттів внизу живота. Якщо ж гострий цервіцит має тяжкий перебіг, то можливе спостереження підвищення температури тіла, поява запаморочення, нудоти чи блювання.
Якщо у жінки розвинувся гонорейний цервіцит, то виділення стають із жовтим відтінком, при трихомоніазі вони стають пінистими. Вірус папіломи людини може викликати утворення кондилом та виразки шийки матки різних розмірів.
Лікування гострого цервіциту проводять із використанням антибіотиків. А якщо причиною захворювання стали гонококи, то буде потрібно лікування обох партнерів. Невилікований у цій стадії цервіцит перетворюється на затяжний хронічний процес. Виділення стають каламутно-слизовими. У хронічній стадії ознаки запалення (набряк, гіперемія) виражені слабше.
Під час вагітності
Цервіцит під час вагітності може обернутися досить серйозною проблемою і для жінки, і для її дитини. При інфекційному перебігу захворювання висока ймовірність зараження плода у процесі пологів.
Лікувати цервіцит під час вагітності вкрай складно через те, що багато антибактеріальних засобів негативно впливають на плід. Тому вилікувати цервіцит потрібно до початку вагітності, щоби не було різних патологічних змін плода.
Хронічний цервіцит
Якщо гострий цервіцит не лікується належним чином або не лікується зовсім, через один-два тижні гострі явища стихають, а запалення набуває рис хронічного процесу.
Симптомами хронічного цервіциту можуть бути рідкісні ниючі болі внизу живота, слизові виділення з піхви. Хронічна інфекція становить велику небезпеку для здоров'я жінки, оскільки через несвоєчасне лікування стінки шийки матки ущільнюються, що може стати причиною онкозахворювань, безпліддя та дисплазії в області статевих органів.

Гнійний цервіцит
Це запальний процес у циліндричному епітелії, а також субепітеліальні ушкодження слизової оболонки шийки матки та будь-якої ділянки, яка прилягає до циліндричного епітелію.
Основні його прояви:
- рясні (з домішкою гною), що неприємно пахнуть виділення з піхви;
- маткові кровотечі, які не пов'язані з місячними;
- біль внизу живота;
- , нездужання (у поодиноких випадках).
За наявності у жінки гнійного цервіциту практично, напевно, можна стверджувати про наявність уретриту у її партнера, що викликається аналогічного типу збудниками.
Цервіцит – лікування
Спочатку слід виявити причину захворювання, а потім вже призначати комплексне лікування цервіциту. Для цього жінці необхідно пройти обстеження у гінеколога, здати аналіз на статеві інфекції, бактеріальну флору піхви, а також стандартні аналізи крові та сечі. Варто зазначити, що у разі виявлення ІПСШ статевий партнер також має пройти обстеження.
Схема лікування виглядає так:
- призначення антибіотиків після виявлення збудника
- місцева протизапальна, знеболювальна терапія.
- відновлення мікрофлори піхви.
- фізіотерапія.
При хламідійному цервіциті показані антибіотики тетрациклінового ряду (доксициклін), хінолони, макроліди (еритроміцин). При кандидозному цервіциті застосовують протигрибкові засоби (ітраконазол, флуконазол). У лікуванні цервіцитів широко застосовуються комбіновані місцеві препарати.
Після стихання гострої стадії захворювання можливе застосування місцевих методів лікування цервіциту. Свічки (тержинан) та крему добре підійдуть для цього. Таким чином, цервіцит шийки матки лікування вимагає тривале та ґрунтовне, щоб він не хронізувався та вилікувався повністю.
У поодиноких випадках, якщо цервіцит у жінки не проходить після курсу антибіотиків, виконується припікання запалених ділянок.
Профілактичні заходи
Профілактика цервіциту – це насамперед своєчасне лікування ендокринних порушень, попередження абортів, дотримання особистої гігієни та виключення статевих інфекцій.
Цервіцит - це гінекологічне захворювання, запалення цервікального каналу, розташованого в шийці матки Патологія частіше зустрічається у жінок репродуктивного віку, супроводжується болями, що тягнуть, хворобливістю статевого акту, специфічними виділеннями. Нерідко переходить у хронічну форму, оскільки у гострій фазі може протікати практично безсимптомно. Відсутність лікування загрожує поширенням патологічного процесу на інші репродуктивні органи, ерозією шийки, проблемами із зачаттям і виношуванням.
У статті з'ясуємо, що це таке хронічний цервіцит і як лікувати захворювання ефективно. Слід також знати про специфічні симптоми патології, щоб своєчасно звернутися до медустанови для діагностики та лікування. Окремий пункт присвячений взаємозв'язку запалення цервікального каналу із проблемами вагітності. Особливе значення мають профілактичні рекомендації, дотримання яких дозволить зберегти здоров'я та репродуктивну функцію.
Терміном «цервіцит» позначається інфекційно-запальний процес, локалізований у шийному (цервікальному) каналі. Цей відділ матки виконує бар'єрну функцію, захищаючи внутрішні статеві органи від проникнення інфекцій. Захист забезпечується сукупністю таких факторів, як вузькість каналу, наявність слизової пробки, вироблення спеціального секрету. Якщо з якихось причин захисна функція порушується, патогени проникають у цервікальний канал та викликають запальний процес.
Класифікація
Цервіцит присвоєно код МКБ-10 N72, що поєднує всі різновиди захворювання.Для позначення інфекційного агента використовують додаткове кодування B95-B98. Запальний процес може торкатися різних відділів шийного каналу. При ураженні вагінального сегмента ставиться діагноз «екзоцервіцит», а якщо запалюється внутрішня оболонка цервікального каналу, йдеться про ендоцервіцит.
Як і будь-яке захворювання запального характеру, за течією цервіцит поділяється на гострий та хронічний. У першому випадку процес найчастіше супроводжується хворобливістю при статевому акті, що тягне відчуттями в низу живота, рясними виділеннями з піхви (слизовими або гнійними). При переході в хронічну форму нерідко розвивається ерозія шийки або ектропіон (виворіт назовні слизової оболонки каналу). Крім того, інфекція поширюється на інші тазові жіночі органи та сприяє запаленню самої матки, фалопієвих труб, яєчників.
Діагноз цервіцит зазвичай доповнюється вказівкою ступеня ураження тканин: розрізняють запалення осередкового та дифузного характеру. З іншого боку, під час діагностики виявляється конкретний збудник, з допомогою чого виділяють ще кілька різновидів патології. Більш докладно назви, причини та сприяють розвитку захворювання фактори розглядаються в наступному розділі.
Причини виникнення цервіциту
Як було зазначено, запальний процес розвивається внаслідок ураження слизової оболонки цервікального каналу інфекційними агентами. Залежно від типу збудника виділяють два різновиди патології та її причин:
- Неспецифічний цервіцит – патоген потрапляє у шийку матки зі струмом лімфи та крові, з піхви або контактним шляхом із прямої кишки. Тобто такий тип запалення виникає при активізації та розмноженні умовно-патогенної мікрофлори, яка в нормі завжди присутня в організмі у певних кількостях. До цієї категорії належать кандидозний цервіцит, стафіло- та стрептококовий, а також спровокований кишковою паличкою.
- Специфічний є наслідком інфікування ззовні вірусами, найпростішими, бактеріальною флорою. І тут зараження відбувається при статевому акті. Відповідно до різновиду інфекційного агента виділяють уреаплазмовий цервіцит, трихомонадний, герпетичний та інші.
Сприяють виникненню запалення такі фактори, як ослаблення імунітету, порушення гормонального балансу, хімічні опіки та механічні травми цервікального каналу у процесі пологів, переривань вагітності, діагностичних вишкрібань, використання внутрішньоматкових контрацептивів. Впливають на сприйнятливість до інфекції також доброякісні новоутворення, рубцеві деформації шийки матки.
Симптоми цервіциту шийки матки
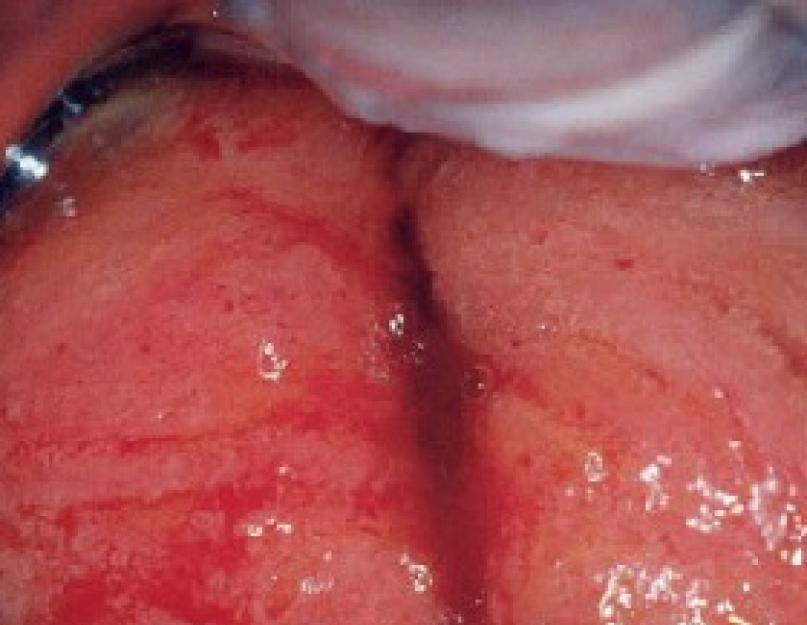
Гостра форма запального процесу може протікати по-різному, у тому числі безсимптомно. До загальної симптоматики належать, перш за все, рясні виділення. Вони можуть бути гнійними чи слизовими. Іноді пацієнтка скаржиться на біль тупого характеру в нижній частині живота. При огляді в дзеркалах виявляються набряк та почервоніння навколо зовнішнього отвору каналу, невеликі виразки та крововиливи, випинання слизової оболонки.
Залежно від типу інфекційного агента, що спричинив гостре запалення, можуть спостерігатися характерні симптоми:
- Гонококовий (найпоширеніший) протікає гостро, всі типові ознаки цього цервіциту у жінок явно виражені.
- Трихомонадний супроводжується множинними крововиливами на слизовій оболонці – так званий «суничний цервікс».
- Герпетичний цервіцит визначається за вираженою гіперемією та пухкістю шийки матки. Спостерігається також симптом «суцільної ерозії» - численні виразки.
- Якщо причиною патологічного процесу є актиноміцети, виявляються характерні утворення – симптом «зернистої жовтої плями».
- Хламідійний цервіцит має найменш очевидні ознаки, нерідко ігнорується з цієї причини і стає хронічним.
- Вірусний цервіцит, спричинений ВПЛ, часто супроводжується утворенням кондилом.
Нерідко запалення цервікального каналу розвивається паралельно з ерозією, і тоді специфічні симптоми цервіциту шийки матки виникають поряд із контактними кровотечами з піхви. Якщо інфекція поширюється на сечовивідні шляхи, з'являються болі при сечовипусканні, відчуття печіння. Поразка стінок піхви призводить до кольпіту.
Перехід захворювання на хронічну стадію за відсутності належного лікування відбувається через 2-3 тижні. Її також називають помірним цервіцитом, оскільки створюється ілюзія одужання. Справа в тому, що запальний процес поширюється углиб тканин шийки матки, а поверхневий шар відновлюється. Виділення при хронічному цервіциті стають менш рясними, в'язкішими і мають білий або жовтуватий колір. Лабораторні аналізи крові ознак запального процесу часто не виявляють. Під час огляду виявляються:
- ущільнення шийки та її збільшення за рахунок набряку;
- слизова довкола зіва цервікального каналу ерозована;
- велика виразка, що виникає у разі заміщення плоского епітелію циліндричним.
Оскільки регенерація епітеліальної тканини здійснюється некоректно, протоки залоз, що виробляють цервікальний слиз, перекриваються. У них формуються ботові кісти та розвивається кістозний цервіцит. Хронічний цервіцит шийки матки під час менопаузи супроводжується атрофією слизових.
Діагностика
Встановити точний діагноз на підставі клінічних симптомів важко, оскільки виділення та хворобливі відчуття супроводжують багато запальних захворювань жіночих тазових органів. Первинний огляд, який проводить лікар-гінеколог, дозволяє виявити набряк, гіперемію, виразки та крововиливу. Після нього пацієнтці призначається обов'язкова кольпоскопія.
Цей інструментальний метод дослідження дозволяє виявити характерні структурні зміни тканини. Крім того, з метою виявлення конкретної причини запалення проводиться лабораторна діагностика:
- мазок на флору;
- цитологічне дослідження;
- бакпосів;
- ПЛР-діагностика.
Досліджується також кров на RW та наявність ВІЛ.
Чим лікувати цервіцит?
У гострий період захворювання проводиться консервативна терапія. Вона здійснюється у кілька послідовних етапів:
- Усунення безпосередньої причини запалення. Відповідно до результатів аналізів виявлення збудника призначаються відповідні препарати на лікування цервіциту в жінок – протимікробні чи противірусні. При цьому слід враховувати, що лікарські засоби місцевої дії на даному етапі не є актуальними, оскільки борються з інфекцією поверхнево. Зазвичай спочатку призначаються системні противірусні ЛЗ ( , інтерферони) та антибіотики при цервіциті. До останніх входять , .
- У міру зменшення клінічних проявів захворювання призначається місцева терапія. Шийка матки та піхва регулярно обробляються розчинами диметилсульфоксиду, хлорофіліпту, нітрату срібла. Використовуються також комбіновані інтравагінальні креми та свічки від цервіциту. Після завершення протимікробної терапії для відновлення піхвового біоценозу показані препарати з молочною кислотою.
- Призначаються імунностімулятори та комплекси вітамінів для активізації захисних сил організму. Відповідної терапії вимагають гормональні порушення, і натомість яких розвивається запалення цервікального каналу. Жінкам у постменопаузі, у яких діагностується атрофічний різновид захворювання, потрібно використовувати свічки від цервіциту з естрогеном.
Коли причиною запального процесу стають інфекції, що передаються статевим шляхом ( , трихомоніаз, ), пройти курс антибіотикотерапії потрібно обом партнерам. Ефективність контролюється лабораторними дослідженнями та за допомогою кольпоскопії.
Якщо звернення до лікаря з якихось причин було невчасним, або проводилася неадекватна терапія (самолікування), процес зазвичай перетворюється на хронічну форму. Лікування хронічного цервіциту шийки матки проводиться переважно хірургічними методами, оскільки консервативні малоефективні. Застосовуються кріо- та лазеротерапія, діатермокоагуляція. Попередньо лікується інфекція системними лікарськими засобами, а після хірургічного втручання призначається відновлювальна терапія.
Лікування цервіциту народними засобами
Використання рецептів нетрадиційної медицини можливе лише як доповнення до основної терапії з дозволу лікаря. В основному застосовуються настої лікарських трав із протизапальним ефектом (евкаліпт, календула) у вигляді спринцювань. Можна також вводити в піхву змочені тампони. Самостійне лікування запалення цервікального каналу народними засобами є неприпустимим.
Чи можна завагітніти при цервіциті
Якщо прохідність цервікального каналу збереглася, то сперматозоїди можуть проникнути в матку. Однак цей процес утруднюється зміною кислотно-лужного балансу піхви, наявністю виділень. Коли епітелій розростається та деформується, шийковий канал перекривається та запліднення яйцеклітини стає неможливим. Щоб зачаття здійснилося без проблем, необхідно ще до вагітності на етапі планування пройти повне обстеженнята вилікувати всі захворювання.
Цервіцит при вагітності
Чим загрожує запалення цервікального каналу у разі вагітності? Насамперед, через відсутність захисного бар'єру, інфекція вільно поширюється висхідним шляхом. Інфікування плода на ранніх термінах найчастіше призводить до його загибелі та мимовільного аборту. У другому та третьому триместрах існує високий виникнення внутрішньоутробних інфекцій. До того ж хронічний цервіцит при вагітності загрожує передчасними пологами через цервікальну недостатність.
Профілактика
Запобігти захворюванню можна, якщо своєчасно виявляти та лікувати будь-які інфекції статевих органів та ендокринні порушення. Необхідно також уникати випадкових статевих зв'язків, використовувати контрацепцію для профілактики абортів.
Запалення шийки матки, спричинене присутністю інфекції, називається цервіцитом. Дане захворювання найчастіше зустрічається – за статистикою – половина жіночого населення хоча б раз у житті перенесла цервіцит. Схильні жінки будь-якого віку. Рідко приховані форми виявляються у дівчаток-підлітків, які не ведуть активне статеве життя, що пояснюється наявністю інфекції в організмі та низьким імунітетом.
Гострі запалення, спричинені наявністю специфічної мікрофлори, частіше лікуються, оскільки мають яскраво виражені симптоми та створюють незручність у повсякденному житті- рясні виділення, запах, відчуття сверблячки у піхву. В даному випадку шансів, що жінка прийде до гінекологічного кабінету на обстеження та пролікується, більше.
Неспецифічна флора не викликає симптомів (або дуже слабких), тому пацієнтки рідко звертаються до лікаря для постановки діагнозу та лікування. Захворювання може бути виявлено випадково при постановці жінки на облік з приводу вагітності. Процес на момент виявлення може протікати в хронічній формі. При обстеженні ставиться діагноз – хронічний низький рівень активності цервіцит.
Цервіцит хронічний - що це?
Непомічене захворювання, яке тривало протікало, не було проліковано, називається хронічним. Симптоматика згладжена настільки, що дозволяє жінці вести нормальне життя і не відчувати неприємних відчуттів чи болю. Сприяє такому стану:
- низький імунітет, коли організм самостійно неспроможний впоратися з інфекцією, оскільки немає необхідних ресурсів (погане харчування, куріння, вживання алкоголю);
- супутні захворювання (брак статевих гормонів, порушення функції щитовидної залози);
- постійна зміна статевих партнерів, що сприяє збільшенню кількості видів інфекції, що передаються статевим шляхом;
- алергічні захворювання, що знижують захисний потенціал організму;
- вірусні захворювання;
- механічні ушкодження шийки матки;
- наявність гінекологічних хвороб та запалення органів малого тазу.
При неповноцінному статевому житті (відсутність оргазму) може розвинутись хронічний цервіцит через застою крові, навіть за відсутності патогенної специфічної мікрофлори.
Важливо! Не звертаючись до лікувального закладу, не вживаючи заходів щодо усунення хвороби, жінка наражає себе на ризик злоякісних новоутворень, що розвиваються внаслідок постійної присутності інфекції та патологічної зміни тканин.

За походженням розрізняють:
- попадання інфекції, що передається статевим шляхом;
- структурні зміни тканин цервікального каналу;
- активізація умовно-патогенної флори (молочниця)
За місцем дислокації запального процесу:
- уражена вся слизова – дифузний процес;
- плямистий (макульозний) хронічний цервіцит, при якому відбувається утворення окремих осередків запалення;
- екзо і - уражається або вагінальна частина шийки матки, або слизова оболонка цервікального каналу.
Розрізняють гостру стадію захворювання з характерною симптоматикою та стадію ремісії.
Патогенні організми, що викликають цервіцит
Серед інфекційних агентів, що викликають запалення шийки матки, можна виділити:
- Специфічні мікроорганізми. Це хламідії, уреаплазми, трихомонади, амеби, туберкульозні палички, гонококи, генітальний герпес. За наявності даної інфекції процес протікає гостро і вимагає термінового лікування антибіотиками та протизапальними препаратами, тобто спостерігається хронічний цервіцит високого ступеня активності;
- Неспецифічні. Грибок кандида, гарднерелла, кишкова паличка. Ці мікроорганізми провокують хронічний цервіцит помірного ступеня активності.
В обох випадках розвивається запалення – так проявляється захисна реакція організму на мікроби.
Бактеріальна природа цервіциту
Бактеріальний цервіцит може виникати на тлі вже існуючої вірусної інфекції, яка послаблює захисні сили. У такому разі має місце хронічний активний цервіцит з періодичними рецидивами та ремісіями, що погано піддається лікуванню доти, доки не відновиться імунітет і не буде усунений вірусний агент.
Обережно! На тлі вірусних інфекцій бактерії можуть трансформуватися у неактивні форми, які за сприятливих умов відновлюють свою активність. У такому разі жінка буде джерелом інфекції, сама про це не підозрюючи. У медичній літературі описані подібні випадки із трихомонадою.

При низькому імунному статусі велика ймовірність розвитку вірусних інфекцій, що передаються статевим шляхом. Такими є:
- вірус герпесу;
- уреаплазми (проміжні мікроорганізми між бактеріями та вірусами)
- вірус папіломи людини;
- вірус імунодефіциту людини.
Дані збудники послаблюють організм і створюють сприятливе середовище, в якому добре почуваються бактерії та гриби, при цьому активно розмножуючись.
Причини, що сприяють утворенню вогнища запалення
Загострення хронічної інфекції може спричинити:
При поєднанні кількох факторів – інфекція, механічні пошкодження, низький імунітет – велика ймовірність запального процесу у шийці матки.

Високоактивний цервіцит проявляється такими симптомами:
- гнійні виділення жовто-зеленого кольору у великих кількостях;
- наявність специфічного запаху;
- дизурія – хворобливе сечовипускання;
- тягнуть болючі відчуття в нижній частині живота;
- наявність виразкових вогнищ на вагінальній частині шийки матки;
- болісний статевий акт.
Хронічний цервіцит характеризується:
- каламутні слизові виділення;
- слабкі болі при статевому акті;
- можливий свербіж чи відчуття печіння у піхву.
Важливо! Хронічний запальний процес на шийці матки набагато частіше переходить у злоякісні пухлини та становить велику небезпеку для жінок репродуктивного віку.
Безсимптомний процес
При сильному імунітеті та за наявності інфекції цервіцит може мати безсимптомний перебіг. виявляються при випадковому відвідуванні жінкою лікаря – наприклад – при профогляді. Пацієнтка ні на що не скаржиться та не відчуває проблеми. При неактивному цервіциті причиною може бути наявність ерозії, кісти яєчника в початковій стадії (CIN 1), при якому дистрофічний процес тільки починається і не дається взнаки.
У обов'язковому порядкужінці дається направлення на і загальні аналізи, щоб визначити збудника та встановити ступінь ураження епітелію.
Низький рівень активності запального процесу
Помірна або низька ступінь активності хронічного цервіциту не є безпечним станом, оскільки повільно підточує сили та викликає зміни на клітинному рівні, що може спричинити незворотні процеси у шийці матки без своєчасного лікування.

Діагностика полягає у наступних процедурах:
- Мазок із піхвової частини шийки матки на визначення активної або прихованої інфекції (у гострій фазі захворювання та при прихованій течії).
- Гістологія у вигляді мазка на виявлення атипових клітин після дослідження мазка та обстеження за допомогою дзеркал.
- . При підозрі на онкологію чи за наявності вірусу папіломи людини високого онкогенного ризику потрібно взяти шматочок тканини (чи кілька) на дослідження під мікроскопом. Призначається для уточнення діагнозу при дисплазії або рак шийки матки після отримання поганих результатів цитологічного обстеження.
Для діагностики порожнини матки при підозрі на лікаря може призначити гістероскопію. Це процедура, коли в матку вводиться прилад із камерою, яка передає зображення на монітор комп'ютера. Таким чином, можна виявити патологію внутрішнього шару, різні потовщення м'язового шару.
Важливо! Ефективне використання кількох видів діагностики, що дозволяють точно поставити діагноз та призначити продуктивне лікування. Усі види діагностики призначаються, коли потрібно виключити виникнення рідкісного виду раку – наприклад папілярного.
При діагностуванні ВПЛ лікар обов'язково призначає біопсію, для того щоб виявити койлоцити - клітини з видозміненими збільшеними ядрами. Койлоцитарна атипія характерна для папілома вірусної інфекції: зустрічаються клітини з двома або більше ядрами, що мають своєрідне свічення навколо центру.
Койлоцитоз – це тривалий процес перетворення клітин. Спостерігається він лише в активній стадії ВПЛ, що говорить про нестабільний імунітет та необхідність лікування.
Небезпека цервіциту – у чому полягає
Венеричний цервіцит може спровокувати захворювання на перигепатит, в основному пов'язане з діяльністю хламідій або гонококів. У печінці з'являються капсули зі скупченням мікробів, що викликають . Симптомом даної патології є біль у правому підребер'ї. У 9 випадках з 11 було виявлено хламідійну інфекцію в анамнезі або в активній формі.
При нелікованому цервіциті запальний процес може мати висхідну тенденцію та вражати матку з придатками, що зазвичай призводить до утворення спайок у трубах та подальшої позаматкової вагітності.
Обережно! Прикріплення плодового яйця у трубі викликає її розрив та необхідність термінового видалення. Згодом це призводить до необхідності екстракорпорального запліднення (ЕКЗ).
Іноді запалюються протоки бартолінових залоз, що при запущеному процесі призводить до гнійного абсцесу та розкладання залози.
Виникнення ерозії шийки матки на тлі тривалого запального процесу та гормональних порушень.
За наявності ВПЛ ризик магнілізації збільшується в десятки разів. Початковим симптомом вважатимуться , коли він змінюється епітелій шийки матки. З'являються білі бляшки, що виділяються на фоні здорової тканини у вигляді піднесення.

Хронічний цервіцит може загострюватися в період вагітності через природне зниження імунітету та велике навантаження на організм. За низького соціального статусу жінки цей стан провокує погане недостатнє харчування, якого не вистачає на забезпечення потреб жінки та дитини. Організм запрограмований на виживання плоду, тому більшість вітамінів і мінералів йде формування систем і органів дитини. Жінці дістається дуже мало корисних речовинщо послаблює її організм. Інфекція має шанс для розмноження.
Лікування хронічного цервіциту
Схема лікування хронічного цервіциту залежить від виду інфекції, віку пацієнтки, стану імунної системи, наявності супутніх захворювань.
При вірусному ураженні витрати на лікування незрівнянно вищі, оскільки необхідне вживання стимуляторів, імуноглобулінів, вітамінів. До того ж, необхідно суворо стежити за якістю та режимом харчування.
Вік жінки також відіграє роль. У період менопаузи може бути потрібна додаткова гормональна терапія та прийом препаратів кальцію для балансування стану організму. Лікування цервіциту під час вагітності ускладнюється тим, що багато препаратів протипоказані і потрібно використовувати гомеопатичні свічки або таблетки з бактерицидними властивостями.
Для підвищення імунітету можна пити БАД на рослинній основі. Як варіант – Ентоцид – біологічно активна добавка, яка упорядковує кишечник.
Важливо! Основна частина імунних клітин знаходиться у кишечнику людини, тому нормалізація його роботи позначається на загальному стані організму.
Всі види хронічного та гострого цервіциту піддаються лікуванню антибіотиками широкого діапазону впливу, наприклад, Азімед (діюча речовина азитроміцин). На додаток призначаються протизапальні медикаментозні засоби, які цілком можна замінити відварами трав, що мають аналогічні властивості: звіробій, шавлія, деревій, материнка, ехінацея.
Жінкам у період клімаксу можна порадити вживати відвари трав, які нормалізують гормональний фон, чим сприяють одужанню: борова матка, червона щітка, лляне насіння, шавлія, шишки хмелю, корінь солодки, кунжутне насіння. Рекомендується включати до раціону абрикоси, які багаті речовинами, близькими до дії з естрогеном. Сушені плоди мають ті ж властивості, що і свіжі.
Останнім часом набув поширення засіб для лікування тварин АСД фракція 2. Даний препарат, за відгуками, має сильну лікувальну дію, навіть при запущених формах раку. Мінус АСД у тому, що запах у нього вкрай неприємний і більшість людей просто відмовляється використовувати його для лікування, до того ж – «аромат» довго не вивітрюється з приміщення, що створює проблеми для оточуючих.
Висновки
Лікування хронічного цервіциту низького ступеня активності тривале та потребує відповідального підходу з боку жінки. Якщо вона зацікавлена у подальшому народженні дітей, варто присвятити своєму здоров'ю значну частину часу.
Зміст
Небезпечне захворювання, що характеризується запаленням маткової шийки, хвилює багатьох жінок. Недуга здатна завдати організму сильної шкоди. Особливо небезпечним є захворювання для вагітних жінок. Важливо знати його ознаки та вчасно звертатися до лікаря.
Що таке цервіцит
Захворювання є запалення цервікального каналу, що у шийці матки. Фахівці розрізняють екзоцервіцит та ендоцервіцит. Перший варіант розглядається лікарями як запальна хвороба шийки матки в ділянці піхви. У другому випадку вогнище недуги виникає на внутрішніх оболонках цервікального каналу. Виникнення захворювання може бути викликане мікроорганізмами:
Утворення в організмі жінки хронічного цервіциту пов'язане з влученням в ділянку шийки матки патогенних мікроорганізмів. Якщо лікування хронічної течії розпочати не вчасно, хвороба може призвести до розвитку ерозії маткової шийки, потовщення її стінок. Виникнути всередині мікроби можуть через деякі причини:
- опускання шийки матки чи піхви;
- частих статевих зв'язків із різними партнерами;
- неправильного режиму прийому гормональних контрацептивів;
- порушення правил особистої гігієни;
- виникнення запалень органів статевої системи.
Недуга у хронічній формі проявляється виділеннями білястого кольору, що мають слизову структуру, набряклістю шийки матки. Якщо настає період загострення, можливе виникнення інших симптомів:
- свербіж у сфері статевих органів;
- болючі відчуття в момент сечовипускання;
- печіння у піхву;
- болі характеру, що тягне внизу живота;
- специфічні вагінальні виділення.
Гострий цервіцит
Виникнення гострого цервіциту може бути зумовлене появою запалення внаслідок наявності в організмі бактерій. Симптомами такої форми захворювання є:
- слизові виділення з можливою домішкою гною дифузного характеру;
- підвищення температури тіла;
- біль у нижньому відділі живота тупого характеру;
- больові відчуття в поперековому відділі;
- неприємні відчуття при сечовипусканні та часті позиви;
- припливи, зосереджені у районі малого таза.
Характерні риси гострого запального процесу можуть відрізнятися в залежності від збудника, що його викликав. Якщо хвороба має гонорейну природу, поразка торкається епітелій ендоцервікальних залоз і поширюється на слизові оболонки. Якщо винуватцями недуги виступають стафілококи або стрептококи, запалення з'являється всередині залози, торкаючись шийки матки. Поступово бактерії поширюються лімфотоками та іншими органами.
Атрофічний цервіцит
Захворювання, у якому запалення шийки матки відбувається під впливом запущених інфекцій чи вірусу папіломи людини, зветься атрофічного цервіциту. Терапія цієї форми недуги залежить від причин, якими вона викликана. Лікар призначає гормональні препарати, що містять естроген, які мають живити тканини. Як підтримуюча терапія може бути використана народні засоби, виготовлені в домашніх умовах.
Гнійний цервіцит
Причинами утворення гнійного цервіциту може стати наявність в організмі гонококів, паличок трахоми, уреаплазми. Ознаками появи недуги є слизові виділення, що мають домішки гною та специфічний запах. Усередині матки утворюються набряки, якщо доторкнутися до неї тампоном при ектопії відбувається виділення крові. У період лікування цього захворювання лікарі дають рекомендацію про утримання від статевих контактів.

Цервіцит при вагітності
Запалення матки при виношуванні плода може спричинити серйозні проблеми у матері та малюка. На ранніх термінах цервіцит при вагітності провокує завмирання плода, викидень. Потім доведеться довго лікуватися, щоб знову завагітніти. Якщо інфекція розвивається висхідним шляхом, бактерії потрапляють у матку, викликаючи плацентарну недостатність і неправильне формування ембріона. Цервіцит на пізніх термінах провокує у дитини в утробі затриманий розвиток, інфекційні захворюванняпатології органів.
Цервіцит – причини
Є кілька факторів, через які може утворитися цервіцит – причини класифікуються так:
- Захворювання, що передаються через статевий акт: хламідіоз, вагіноз, гонорея, кандидоз.
- Порушення гормонального балансу.
- Неправильне використання засобів особистої гігієни, контрацептивів.
- Виникнення маткової шийки патогенних мікроорганізмів: стафілококів, грибків.
- Травми слизової оболонки при пологах та ін.
Цервіцит – симптоми
Захворювання має такі характерні ознаки:
- Під час статевих зносин або між циклами менструації можуть виникати кров'яні виділення.
- Пропадає сексуальне бажання, статевий акт провокує болючі відчуття.
- Виділення при цервіциті мають патогенний вигляд: сирні, пінисті, гнійні.
- Виникають помилкові та часті позиви до сечовипускання.
- Внизу живота з'являється біль характеру, що тягне.

Лікування цервіциту
Розібравшись у гінекології, роз'яснивши цервіцити - що це таке, визначивши їх тип за допомогою цитограми, потрібно негайно приступати до лікування. Проводити терапію слід під пильним контролем лікаря. Вогнищеві прояви недуги слід лікувати хірургічними методами. Лікування хронічного цервіциту є комплексом заходів. Серед медикаментозних засобів лікарями призначаються:
- Свічки для місцевого застосування: Гексикон, Тержинан.
- Група антибіотиків: кларитроміцин, ломефлоксацин.
- Кошти, що відновлюють мікрофлору: Ацилакт, Біфідумбактерін.
- Корекцію імунітету: Імунал.
Фізіотерапія представлена такими методами:
- електрофорез;
- опроміненням променями ультрафіолету;
- магнітотерапією;
- ультразвуковими хвилями.
Для підтримки організму, доповнення до терапії можна застосовувати народні засоби:
- Тампон із вати, змочений соком часнику. Видавіть рідину із 2-3 зубків, змішайте з 1 ч. л. оцту яблучного та 1 ст. л. меду. Вату слід змочити та помістити всередину піхви, як свічку, на 60 хв. Використовувати метод не можна за наявності ерозії слизової матки.
- Якщо цервіцит спровокований кандидозом, зробіть парову ванну, додавши масло чайного дерева (кілька крапель). Проводьте процедуру щонайменше 15 хв.
При інфекційному цервіциті призначають препарати:
- Цефтріаксон;
- Еритроміцин;
- Прапор;
- свічки Ліварол.
Відео: хронічне запалення шийки матки
Увага!Інформація, подана у статті, має ознайомлювальний характер. Матеріали статті не закликають до самостійного лікування. Тільки кваліфікований лікар може поставити діагноз і дати рекомендації щодо лікування, виходячи з індивідуальних особливостей конкретного пацієнта.
Знайшли у тексті помилку? Виділіть її, натисніть Ctrl+Enter і ми все виправимо!Обговорити
Цервіцити – що це за хвороба шийки матки. Симптоми та лікування хронічного та гострого цервіциту у жінок
Цервіцит - це запалення або інфекція шийки матки (потовщена тканина, що з'єднує матку з піхвою). Це захворювання може бути викликане різними факторами, такими як інфекція, що передається статевим шляхом, алергія, хімічне або фізичне роздратування. Для ефективного позбавлення цервіциту лікар повинен визначити причину інфекції і, виходячи з цього, призначити конкретне лікування.
Кроки
Частина 1
Діагностика цервіциту- аномальні вагінальні виділення, мають запах і сірий чи жовтий колір;
- кров'яні виділення між менструаціями або після статевого акту;
- відчуття тяжкості унизу живота, особливо під час статевого акту;
- печіння або свербіж при сечовипусканні.
-
Пройдіть гінекологічний огляд.Симптоми цервіциту легко сплутати з ознаками інших захворювань, тому намагайтеся діагностувати цервіцит самостійно. Якщо ви підозрюєте, що у вас є цервіцит, відвідайте гінеколога. Якщо лікар запідозрить у вас цервіцит, він проведе стандартний гінекологічний огляд, вивчивши шийку матки за допомогою дзеркала.
- Якщо в результаті огляду лікар виявить у вас цервіцит, для підтвердження діагнозу та виявлення конкретної причини він призначить відповідні лабораторні аналізи. Вони можуть включати аналіз вагінальних виділень, дослідження вагінальних клітин, аналіз крові і, якщо ви ведете статеве життя, тести на інфекції, що передаються статевим шляхом (ІПСШ), у тому числі гонорею та хламідіоз.
-
З'ясуйте причину цервіциту.Після проведення відповідних тестів лікар зможе визначити причину захворювання. Існує два типи цервіциту: інфекційний (також відомий як «гострий») та неінфекційний (відомий також як «хронічний»). Причини інфекційного та неінфекційного цервіциту різні, так само як і методи їх лікування.
- Саме ІПСШ, такі як папіломавірус людини, гонорея, хламідіоз, найчастіше викликають інфекційний цервіцит. Цей вид цервіциту зазвичай лікують за допомогою противірусних препаратів.
- Неінфекційний цервіцит може бути викликаний цілим рядом причин, до яких належать сторонні предмети (наприклад, внутрішньоматкова спіраль і ковпачок), алергічна реакція на латекс презервативів, що використовуються при статевому акті, миття, вагінальні зрошення, інші речовини, здатні подразнювати тканини піхви та ший. Цей вид цервіциту лікують зазвичай за допомогою антибіотиків та шляхом видалення причини подразнення.
-
Дотримуйтесь приписів лікаря, правильно приймаючи прописані препарати.Якщо ви вагітні (або просто підозрюєте, що могли завагітніти), годуєте грудьми або відчуваєте якісь проблеми зі здоров'ям, розкажіть про це лікареві, перш ніж він випише вам ліки. Зверніться до лікаря в тому випадку, якщо у вас з'явилися побічні реакції на препарати, що приймаються, у тому числі діарея, нудота, блювання і висип.
Ознайомтеся із симптомами цервіциту.У деяких жінок захворювання протікає без симптомів; у цьому випадку ви не дізнаєтеся про те, що у вас є цервіцит, поки лікар не виявить його під час планового гінекологічного огляду. Проте у більшості хворих спостерігаються такі симптоми:
Частина 3
Лікування неінфекційного цервіциту хірургічними методами-
Подумайте про кріохірургію.Якщо у вас спостерігається постійний неінфекційний цервіцит, його можна позбутися за допомогою кріохірургії, або так званої холодової терапії.
- У кріохірургії для руйнування аномальних тканин використовують дуже низькі температури. У піхву вставляється кріозонд - пристрій, що містить рідкий азот. Холодний зріджений азот охолоджує метал настільки, що той знищує небажані тканини. Заморожування здійснюється протягом трьох хвилин. Потім шийці матки дають відтанути, і заморожування повторюється ще протягом трьох хвилин.
- Кріохірургія є порівняно безболісною процедурою, але після неї можуть виникнути судоми, кровотеча, а в серйозніших випадках інфекція і рубцювання. Протягом двох-трьох тижнів після операції можуть спостерігатися рідкі виділення. Це є наслідком відторгнення мертвих тканин шийки матки.
-
Обговоріть із лікарем можливість припікання.Ще одним методом хірургічного лікування хронічного неінфекційного цервіциту є припікання або термотерапія.
- Припікання є амбулаторною процедурою, під час якої припікають запалені або інфіковані клітини. Ви лежатимете на спині, ноги будуть у стременах, а в піхву вам введуть розширювач, щоб воно залишалося відкритим. Потім шийку матки очистять за допомогою вагінального тампона і датчиком, що підігрівається, знищать хворі тканини.
- Для зменшення неприємних відчуттів під час припікання можна використовувати анестезію. Після операції можуть спостерігатися судоми, кровотечі та рідкі виділення протягом чотирьох тижнів. Однак, зв'яжіться зі своїм лікарем у тому випадку, якщо виділення мають неприємний запах, або кровотеча стає сильною.
-
Розпитайте лікаря про лазерну терапію.Третім можливим методомХірургічного лікування хронічного неінфекційного цервіциту є лазерна терапія.
- Як правило, лазерна терапія провадиться в операційній кімнаті під загальною анестезією; для спалювання та видалення хворих тканин використовується енергія потужного лазерного (світлового) променя. При цьому в піхву вставляється розширювач, щоб він залишався відкритим. Лазерним променем впливають попри всі аномальні тканини, знищуючи їх.
- Анестезія дозволить вам уникнути неприємних відчуттів під час процедури. Після операції можуть спостерігатися судоми, кровотечі та рідкі виділення протягом двох-трьох тижнів. Зв'яжіться з лікарем у тому випадку, якщо кровотеча стає сильною, виділення мають неприємний запах, а також якщо ви відчуваєте біль унизу живота.