Олігоастенотератозооспермія (ОАТ-синдром) – це складний комплекс змін як сперми чоловіка, при якому знижується ймовірність настання вагітності або розвивається безпліддя. Якщо у чоловіка виражений ОАТ-синдром, навіть цілком здорова партнерка не зможе завагітніти.
Що таке олігоастенотератозооспермія у чоловіків
В основі ОАТ-синдрому лежить три різні, але пов'язані між собою зміни в спермограмі:
- Олігозооспермія – зниження концентрації сперматозоїдів менше ніж 15 млн/мл.
- Астенозооспермія - зниження рухливості сперматозоїдів, менше 32% прогресивно рухливих (PR за критеріями ВООЗ 2010 або категорії A+B за попередніми нормами ВООЗ) або із загальною рухливістю нижче 40%.
- Тератозооспермія – підвищення концентрації сперматозоїдів із зміненою морфологією понад 4%. Оцінка морфології має виконуватися за суворими критеріями Крюгера.
Причиною ОАТ-синдрому можуть стати різні захворюваннячи стану.
Варикоцеле
В основі варикоцеле лежить варикозне розширення вен гроноподібного сплетення в мошонці, яке призводить до застою венозної крові, перегрівання яєчок, порушення харчування органів мошонки, розвитку оксидативного стресу, що може серйозно позначитися на процесі розвитку та дозрівання сперматозоїдів.
Порушення гормонального фону
Найчастіше гормональні порушення у чоловіків виявляються як гіпогонадизму (зниження рівня тестостерону). Причини його можуть бути різними, починаючи від фізіологічного вікового зниження до гіпогонадизму внаслідок пошкодження тканини яєчка внаслідок травми або запалення (наприклад, ІПСШ або епідпаротит).
При цьому зміни рівня естрогенів та пролактину також можуть бути причиною розвитку ОАТ-синдрому.
Інфекції, у тому числі статеві
Основний механізм впливу інфекцій на сперматогенез полягає у пошкодженні або порушенні роботи клітин, що беруть участь у розвитку та дозріванні сперматозоїдів. Викликаючи запалення, бактерії або віруси руйнують клітини яєчок та/або їх придатків, що призводить до неправильного розвитку сперматозоїдів, а запалення в передміхуровій залозі (простатит) та насіннєвих бульбашках (везикуліт) – до порушення складу сперми, через що знижується рухливість сперми. також впливає на ступінь фрагментації ДНК сперматозоїдів.
Генетичні мутації
Найчастіше ми зустрічаємося з мікроділецьками AZF локусукороткого плеча Y-хромосоми, мутаціями гена муковісцидозу CFTR, рідше – зі змінами каріотипу. Залежно від виразності та виду мутацій ми можемо спостерігати у чоловіка ОАТ-синдром або як крайній ступінь – азооспермію (відсутність сперматозоїдів в еякуляті).
Інші причини
Існує також низка інших причин розвитку ОАТ-синдрому. Незважаючи на те, що вони трапляються рідше, кожна з них потребує обстеження.
- Ендокринні порушення: гіпотиреоз, цукровий діабет.
- Шкідливі звички: зловживання алкоголем, куріння, наркотичні препарати.
- Професійні шкідливості, несприятлива екологічна ситуація, а також прийом деяких токсичних ліків: від антибіотиків до хіміотерапії.
- Хронічні захворювання, стрес та багато інших факторів.
На жаль, приблизно в 30% випадків причину олігоастенотератозооспермії встановити не вдається.
Діагностика
Діагноз ОАТ-синдром встановити не складно, його ключові ознаки (писали про них вище) легко виявляються ембріологом під час проведення спермограми. Основою діагностики є правильна підготовка до складання спермограми та якісна андрологічна лабораторія – як у нашій клініці.
Виявлення причин ОАТ-синдрому – процес складніший, найчастіше тривалий і багатоступінчастий, тому на даному етапі необхідно звернутися до лікаря уролога-андролога, який складе план обстеження, правильно оцінить його результати, що дозволить призначити ефективне лікування.
Лікування ОАТ-синдрому
У лікуванні олігоастенотератозооспермії, як і в лікуванні більшості причин чоловічої безплідностііснує кілька основних напрямків.
Насамперед необхідно усунути основне захворювання, що призвело до розвитку олігоастенотератозооспермії. Призначають операцію при варикоцелі, антибактеріальну та протизапальну терапію – при простатиті, антиоксиданти – при пошкодженні ДНК тощо. Необхідно припинити вплив шкідливих факторів на сперматозоїди (найчастіше – кинути палити), оптимізувати спосіб життя, у тому числі статевий.
За недостатньої ефективності, а також у випадках, коли безпліддя пов'язане з ендокринними порушеннями, застосовується стимуляція сперматогенезу за допомогою гормональних препаратів. Загалом це ті самі препарати, які використовують гінекологи-репродуктологи при стимуляції суперовуляції у циклі ЕКЗ. Призначаючи їх за спеціальною схемою, можна досягти значного поліпшення якості сперми. Схеми гормональної терапії досить складні, завжди підбираються індивідуально, і призначити їх можуть лише андрологи з великим досвідом роботи.
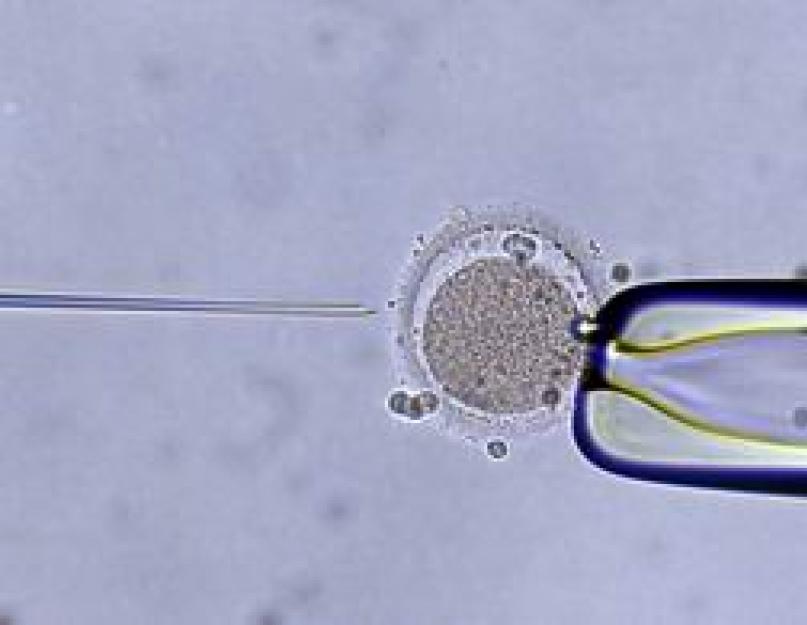
Допоміжні репродуктивні технології при ОАТ-синдромі можуть застосовуватися як у разі неефективного консервативного лікування, так і у випадку, коли чоловік з якихось причин не може або не хоче отримувати терапевтичне лікування. У такому разі навіть при значно вираженому ОАТ-синдромі можливе проведення ЕКО з ІКСІ або ЕКО з ІКСІ+ПІКСІ, проте варто зазначити, що ефективність ЕКО з попередньою терапевтичною підготовкою чоловіка набагато ефективніша, ніж без неї.
Тяжкий ступінь олігоастенотератозооспермії: що це і як лікувати?
При тяжкому ступені олігоастенотератозооспермії ми рекомендуємо допоміжні репродуктивні технології. Навіть якщо є можливість повного одужання, краще не відкладаючи заморозити сперматозоїди – за умови, що вони не зникли повністю, і можна отримати зразки для кріоконсервації. Це допоможе мати генетичні рідні діти в майбутньому. Планувати ЕКЗ чи ІКСІ теж слід максимально оперативно. З урахуванням якості сперми для зачаття шляхом екстракорпорального запліднення може знадобитися більша кількістьспроб, ніж за здорової сперми.
Олігоастенотератозооспермія (ОАТ-синдром)
Олігоастенотератозооспермія (ОАТ-синдром)
Олігоастенотератозооспермія (ОАТ-синдром) – стан, при якому у чоловіка в насінній рідині спостерігається зниження рухливості сперматозоїдів, погана морфологія та низька кількість сперміїв в еякуляті на одиницю об'єму.
Олігоастенотератозооспермія завагітніти не дозволяє навіть при повністю збереженій репродуктивній функції у жінки, оскільки якість сперми низька, і яйцеклітина не може бути заплідненою.
Причини ОАТ-синдрому
Багато захворювань здатні призводити до того, що у чоловіка розвивається олігоастенотератозооспермія. Причини цього стану, що трапляються найчастіше:
- Варікоцеле. Розширення вен яєчка. Наслідком стає постійне перегрівання мошонки та порушений сперматогенез (процес дозрівання сперматозоїдів).
- Гіпогонадизм. Низький рівень андрогенів (тестостерону) у крові. Цей синдром має багато різних причин. Вони можуть бути як фізіологічними (вік), так і патологічними (хвороби чи вроджені аномалії статевих органів). Фізіологічний гіпогонадизм зветься віковий андрогенний дефіцит (ВАД-синдром).
- інфекції. Вражаючи структури статевої системи чоловіки, які відповідають за вироблення насіннєвої рідини (передміхурова залоза, яєчка, їх придатки), патогенні бактерії здатні порушувати сперматогенез.
Є також безліч інших причин, з яких у чоловіка може розвиватися олігоастенотератозооспермія, але вони рідше зустрічаються:
- ендокринні порушення (цукровий діабет, гіперпролактинемія, гіпотиреоз);
- алкоголізм;
- часті стреси, куріння, хронічна перевтома;
- вплив токсинів (професійні шкідливості, екологія);
- хронічні соматичні захворювання
У багатьох випадках причину олігоастенотератозооспермії не вдається встановити.
Діагностика
Діагноз встановлюється виходячи з даних спермограммы. Олігоастенотератозооспермія поєднує в собі три види порушень якості насіннєвої рідини чоловіка, а саме:
- Олігозооспермія – концентрація сперматозоїдів на одиницю об'єму еякуляту нижче за норму. У здорового чоловіка в придатній до запліднення спермі міститься 20 і більше млн. сперматозоїдів в 1 мл насіннєвої рідини. Якщо їх менше, лікар діагностує олігозооспермію.
- Тератозооспермія – це наявність великої кількості сперматозоїдів із поганою морфологією (будовою). У спермі чоловіка має бути більше 50% сперміїв з нормальною морфологією або більше 30% з нормальною морфологією головки.
- Астенозооспермія – недостатня рухливість сперматозоїдів. У нормі в еякуляті, отриманому не більше 60 хвилин тому, повинно бути не менше 50% прогресивно рухливих сперматозоїдів (категорії А і В), а також не менше 25% сперміїв зі швидкістю руху 25 мкм в секунду і більше (категорії А). Показники нижче за норму свідчать про астенозооспермію.
У деяких чоловіків спостерігається зниження всіх трьох перерахованих показників нижче за норму. У такому разі виставляється діагноз олігоастенотератозооспермія, та природна вагітністьпри цьому стані сперми неможлива до проведення лікування, спрямованого на покращення якості насіннєвої рідини.
Лікування ОАТ-синдром
Залежно від причини олігоастенотератозооспермії та прогнозу відновлення репродуктивної функції, є дві стратегії боротьби з безпліддям:
- Лікування основного захворювання.Проводяться заходи щодо усунення основного патогенетичного фактора, якщо він відомий:
- При варикоцелі роблять хірургічну операцію, спрямовану відновлення нормального кровотоку в яєчках.
- При гіпогонадизмі призначають гормональну замісну терапію.
- При бактеріальних інфекціях призначаються антибіотики.
Через три місяці роблять повторну спермограму, щоб перевірити, чи є у чоловіка олігоастенотератозооспермія. Лікування вважається успішним, якщо показники сперми дійшли норми або стали близькі до неї. У цьому випадку чоловік може зачати дитину природним шляхомякщо для цього немає інших перешкод.
Допоміжні репродуктивні технології дозволяють подолати проблему безпліддя, навіть якщо у чоловіка діагностовано олігоастенотератозооспермію, і вагітність настає, якщо в еякуляті є хоча б невелика кількість сперматозоїдів повноцінних.
- причину олігоастенотератозооспермії усунути неможливо;
- причина не виявлена (аналізи крові та мазків у нормі, а якість сперми порушено);
- прогноз для відновлення репродуктивної функції несприятливий, у тому числі у разі усунення основного патогенетичного фактора (наприклад, чоловік перебуває у літньому віці, має інші фактори безпліддя чи тяжкі соматичні захворювання);
- проведене лікування не дало результату;
- чоловік не хоче гаяти час на лікування, виявляючи бажання скористатися методами ДРТ (ЕКЗ з ІКСІ/ПІКСІ).
Проблема олігоастенотератозооспермії здебільшого успішно вирішується. Сучасна репродуктивна медицина досягла значних успіхів. Тому сьогодні навіть ті чоловіки, які мають значне погіршення якості сперми, можуть пізнати радість батьківства. А фахівці «ВітроКлінік» докладуть усіх зусиль, щоб у цьому допомогти.
Чітко визначені випадки, коли об'єктивно важливим є вивчення результатів аналізу сперми. Результати представлені у так званій спермограмі. Німецький лікар запитує спермограму, як правило, у двох випадках:
- Коли необхідно оцінити репродуктивну здатність пацієнта. Вона оцінюється у разі підозри на чоловіче безпліддя.
- Коли необхідно оцінити результати проведеної стерилізації. Чи досягнуто мети?
Загалом головною обставиною виступає бажання-небажання завести дитину. За наявності бажання та відсутності результату у чоловіка з високою ймовірністю запитають спермограму. І коли, навпаки, бажання категорично відсутнє, що закріплене операцією зі стерилізації, спермограма потрібна на підтвердження ліквідованого ризику небажаної вагітності партнерки.
Методики аналізу сперми детально розроблені у сучасній медичній практиці Німеччини. Так, визначено умови, які забезпечують чистоту результату:
- проба здається після три-п'ятиденної помірності
- аналіз проводиться після саморозрідження виділеної субстанції, яке відбувається зазвичай через 15-30 хвилин із моменту виділення
Отже, за півгодини після пред'явлення сперматозоїди потрапляють під лабораторний мікроскоп. Під мікроскопом вивчається їх форма, оцінюються концентрація та рухливість.
СТАНДАРТИ
Форма спермограми, що застосовується, заснована на стандартах Всесвітньої організації охорони здоров'я. Документ містить такі графи з перерахуванням основних параметрів, які оцінюються під час аналізу:
- Об'єм еякуляту
- Кислотно-лужний баланс
- Концентрація сперматозоїдів
- Загальна кількість сперматозоїдів
- Рухливість
- Морфологія, тобто, загалом, форма сперматозоїдів
- Частка живих сперматозоїдів
- Визначення сперматозоїдних антитіл
- Лейкоцити
Вивчаються деякі інші фізико-хімічні властивості: зовнішній вигляд, відтінок, в'язкість, швидкість саморозрідження.
Наприклад, якщо швидкість розрідження відрізняється від зазначених значень, це може свідчити про низьку життєздатність вмісту. Коричневатий відтінок вказує на вміст крові в спермі
ПАРАМЕТРИ В ДЕТАЛЯХ
Тепер про значення, що заносяться до стандартних граф спермограми.
Об'єм еякуляту: нормальний обсяг виділеного секрету – близько 1,5 мл.
Кислотно-лужний балансповинен бути злегка зрушений у лужному напрямку, бути вище нейтральних 5,5. Нормальне значення - близько 7. Якщо зрушення, навпаки, у кислотну область (нижче 5,5), це ознака загрози для сперматозоїдів: у кислотному середовищі вони гинуть.
 Концентрація сперматозоїдів: вимірюється за допомогою спеціального гемоцитометра Продуктивна концентрація – не менше 15 мільйонів на сантиметр. При значно нижчих показниках здатність до запліднення є проблематичною.
Концентрація сперматозоїдів: вимірюється за допомогою спеціального гемоцитометра Продуктивна концентрація – не менше 15 мільйонів на сантиметр. При значно нижчих показниках здатність до запліднення є проблематичною.
Загальна кількість сперматозоїдів: даний показник пов'язаний з попереднім, а також із кількістю «здобутого» секрету Якщо обидва ці показники нормальні, то нормальна загальна кількість сперматозоїдів – не менше 39 мільйонів.
Рухливість: оцінюється у трьох категоріях: прогресивна, непрогресивна та нульова. Прогресивна рухливість означає здатність сперматозоїдів здійснювати тривалі спрямовані рухи, щонайменше 25 мікрометрів в секунду при температурі 37 градусів і мінімум 20 мікрометрів при температурі 20 градусів. Непрогресивна рухливість - це, так би мовити, коливальні рухи поблизу однієї точки, не більше 5 мікрометрів в секунду. Оцінка рухливості найчастіше ведеться з допомогою спеціального комп'ютерного помічника (Computer Assisted Sperm Analysis, чи CASA). Чим вище рухливість сперматозоїдів, тим вища ймовірність благополучного зачаття. Сперма вважається нормальною, якщо частка прогресивно рухливих сперматозоїдів (PR) не менше 25 відсотків або сумарна частка прогресивно та непрогресивно рухливих (PR+NP) не менше 40 відсотків.
Морфологія: у цій графі виявляється частка пошкоджених сперматозоїдів, з тими чи іншими відхиленнями у зовнішній формі. Здатність до запліднення може бути порушена, якщо частка сперматозоїдів із зовнішніми ушкодженнями перевищує 15 відсотків. Здоровий показник: 3-4 відсотки пошкоджених насіннєвих клітин.
Частка живих сперматозоїдіввизначається за допомогою барвника Eosin. Воно не проникає крізь зовнішню мембрану живих сперматозоїдів – а мембрана неживих, навпаки, пропускає барвник. Таким чином, після введення еозину неживі клітини виявляються підфарбованими. У здоровій спермі частка живих сперматозоїдів не нижче 50 відсотків.
Спермотозоїдні антитіла: наявність спермотозоїдних антитіл є причиною так званої імунологічної безплідності. Наявність встановлюється проведенням двох тестів: реакцією на антиглобулін (MAR) та реакцією на імуночастинки (IBT). У здоровій спермі частка сперматозоїдів з антитілами по обох цих позиціях не перевищує 50 відсотків.
Лейкоцити. Нормальний рівень лейкоцитів у спермі трохи більше мільйона на мілілітр. Крім визначення лейкоцитів, можуть проводитись (за показаннями) і додаткові біохімічні дослідження. Наприклад, на рівень альфа-глюкозидази, фруктози, цинку. Відхилення у цих показниках свідчать про порушення функції простати, насіннєвих бульбашок, насіннєвого канатика.
ВІДКЛОНЕННЯ
Різкі відхилення від нормальних значеньсвідчать і про інші патології, що знижують, або зовсім перекреслюють репродуктивну функцію.
Так, знижена концентрація сперматозоїдів є ознакою олігозооспермії. Знижена рухливість сперматозоїдів – ознака астенозооспермії. Висока частка деформованих сперматозоїдів – ознака тератозооспермії. Одночасна наявність усіх цих факторів свідчить про олігоастенотератозооспермії(або ОАТ-синдром), вкрай тяжкою репродуктивною недугою. Не менш тяжкою виглядає і азооспермія- Відсутність сперматозоїдів у спермі. А що вже говорити про аспермії(Повній відсутності еякуляту)!
ДОМАШНІ ТЕСТИ
Залишилося лише додати, що деталізовану картину спермограми не здатні замінити результати так званого домашнього тесту, або швидкого спермотесту, який можна придбати у вільному продажу. Однак, подібні тести здатні відтворити лише частину параметрів, що аналізуються у спермограмі. Фахівці наголошують, що «домашні» результати малозначні, не виявляють реальних проблем.
Андрій Гончаров
| Лазер замість скальпеля | Перспективні нововведення у боротьбі з раком передміхурової залози у Німеччині | Варикоцеле – не доводити до безпліддя | |
|
Ось уже багато років головним «ковзаном» урологічної клініки в Медичному університетському центрі Charite є лікування доброякісних новоутворень передміхурової залози. Тому... |
Радіоактивне опромінення як інструмент придушення ракової пухлини багатьом пацієнтам, як і раніше, представляється в стандартах минулого століття. Тобто: «бездушна» ситуація фізичної... |
все це та багато іншого ви знайдете на сторінках журналу в розділі "Інформація для лікарів". |
Громадський транспорт Німеччини
|
Олігоспермія, що це таке?Це явище, яке дослівно означає зменшення кількості сперми, що виділяється під час еякуляції. Однак у медичній практиці під терміном олігосперміянабагато частіше мається на увазі олігозооспермія. Тобто, патологічний стан, при якому в еякуляті, що виділяється кількість сперматозоїдів менше необхідного.
Для того, щоб зрозуміти що означає олігоспермія, необхідно розглянути обидва визначення.
Олігоспермія
Олігоспермія як зменшення кількості сперми, що виділяється під час еякуляції - явище, при якому обсяг насіннєвої рідини становить менше півтора мілілітрів. У здорового чоловіка цей показник становить приблизно половину чайної ложки або 2,5 мл.
Причин, через які виникає олігоспермія, безліч. До переліку входять:
- тривала помірність;
- надмірна сексуальна активність;
- психологічні стреси;
- неправильний раціон та режим харчування;
- запалення, локалізоване в передміхуровій залозі, та ін.
Усі перелічені причини є усувними, і, якщо в анамнезі немає інших захворювань, які можуть спровокувати погіршення якості насіннєвої рідини, після їх усунення фертильність чоловіка зазвичай відновлюється.
Олігозооспермія
Олігозооспермія – явище, при якому на один мілілітр насіннєвої рідини припадає менше 15 мільйонів сперматозоїдів. Раніше межа між нормою і патологією проводилася на позначці в 60 млн., а далі була виражена градація захворювання: олігоспермія 3 ступеня(5-20 млн. сперматозоїдів на 1 мл еякуляту), другий (20-40 млн. на 1 мл) або першої (40-60 млн. на 1 мл). Існує також 4-й ступінь патології, при якій фертильність чоловіка практично відсутня, оскільки кількість сперматозоїдів на 1 мл насіннєвої рідини не досягає позначки 5 мільйонів штук.
Сьогодні сучасна медицина не використовує такої системи класифікації.
У переважній більшості випадків олігозооспермія протікає разом із зниженням активності сперматозоїдів та зміною їх форми. Ці три показники складаються у так званий ОАТ-синдром, який, по суті, є чоловічою безплідністю.
Олігозооспермія може мати тимчасовий характер, якщо вона викликається описаними вище факторами, що провокують олігоспермію. Для того щоб зрозуміти, чи має місце соматична патологія чи ні, потрібно провести дослідження сперми не менше двох разів, а також вивчити загальний стан здоров'я людини.
Термін «олігозооспермія» сьогодні практично не використовується, тому розглядаючи питання, що таке олігоспермія, доречніше об'єднати обидва визначення.
Етіологія
Причини зменшення обсягу сперми і кількості сперматозоїдів у ній доречно розглядати як результат патології органів, що беруть участь у процесі вироблення сперми і її викиду назовні.
Вироблення сперми відбувається у яєчках, тому нерідко причину олігоспермії можна виявити у патологіях цих органів.
Важливо знати, що результат дослідження насіннєвої рідини може бути помилковим. Наприклад, у разі коли перед здаванням матеріалу на аналіз чоловік відвідував лазню або сауну, тобто отримав перегрів органів паху.
З яєчок назовні сперма виходить через сім'явивідний тракт. Якщо процес виходу насіннєвої рідини порушений, причина може бути в обструкції сім'явивідних шляхів, що виникає в результаті утворення кіст, пухлин, або розвитку інфекції, які викликають набряк та порушення морфологічної будови тканин.
Нерідко має місце змішана причина олігозооспермії, коли одночасно виявляється відразу кілька джерел проблеми.
Примітно, що статистично найбільше випадків олігоспермії (близько 40%) є ідіопатичними. Тобто точно визначити патологію, яка призвела до зменшення кількості сперматозоїдів в еякуляті, неможливо. Відомо, що ідіопатична олігоспермія часто протікає на тлі ожиріння та неправильного харчування з дефіцитом вітамінів та інших. корисних речовин. Це свідчить на користь твердження, що здоровий спосіб життя дозволяє довго зберігати чоловічу силу.
Симптоматика
Особливістю такого явища як олігоспермія є відсутність симптоматики. Тобто захворювання, які призвели до того, що у насіннєвій рідині чоловіка зменшується кількість сперматозоїдів, можуть мати яскраву розгорнуту клінічну картину. Але безпосередньо зміну у складі еякуляту розпізнати за будь-якими відчуттями неможливо.
Єдиним показником, які можна зафіксувати самостійно, є безплідні тривалі спроби зачаття. Як правило, олігоспермія діагностується при зверненні чоловіка до лікаря з підозрою на безплідність, превентивно таке дослідження не проводиться практично ніколи, через делікатність процедури та низький рівень поінформованості чоловіків про те, що такі аналізи взагалі існують.
Діагностика
Діагностика олігоспермії здійснюється одним способом проведенням спермограми. Дані дослідження проводиться за допомогою мікроскопічного вивчення еякуляту, отриманого чоловіком шляхом мастурбації. Важливо знати, що результат дослідження можна отримати тільки в тому випадку, якщо сперма була досліджена лаборантом не більше ніж через 20 хвилин після збору матеріалу.
- Для достовірної діагностики чоловікові важливо знати про правила підготовки до дослідження та безпосередні його проведення.
- За тиждень до дати проведення аналізу чоловік повинен утримуватися від будь-яких сексуальних контактів, у тому числі від самозадоволення.
- Категорично забороняється перед обстеженням відвідувати лазні та сауни, засмагати.
- Не слід також вживати алкоголь та палити.
- Важливо повідомити лікаря про прийом будь-яких медикаментів у період підготовки до обстеження, оскільки вони можуть негативно позначитися на результаті аналізів, зробивши їх хибними.
Аналіз повинен проводитися не менше двох разів з перервою в кілька тижнів або навіть місяців, щоб уникнути ризику помилкових результатів дослідження. Дослідження регулярно повторюються на тлі лікування, щоб коригувати призначення і відстежувати динаміку одужання.
Олігоспермія та можливість зачаття
Знаючи, що є патологія під назвою олігоспермія, чи можна завагітніти- Найпопулярніше питання. Кореляція між якістю сперми та фертильністю чоловіка цілком певна. Для того, щоб жінка могла завагітніти, насіннєва рідина повинна потрапляти в його піхву у певній кількості (не менше півтори мл) і з певними характеристиками сперматозоїдів.
Тобто при олігоспермії, коли чоловік еякулює меншою кількістю насіннєвої рідини, можливість зачаття може зберігатися на оптимальному рівні за високої рухливості сперматозоїдів. Хоча, загалом, шанси на запліднення у такого чоловіка нижчі, ніж у здорового.
Однак, як правило, зменшення кількості сперми, що виділяється при оргазмі, майже завжди сусідить зі зменшенням рухливості і форми сперматозоїдів, так як список причин олігоспермії та олігозооспермії практично ідентичний.
Чоловікам з олігоспермією не варто впадати у відчай: згідно зі статистичними даними, навіть при вираженій стадії хвороби і повній відмові від препаратів для лікування олігосперміїшанс зачати дитини становить щонайменше 5 відсотків. При правильно проведеному лікуванні можливість зачаття може бути досить високою, за винятком випадків, коли патологія, що є причиною зменшення сперматозоїдів, невиліковна.
Також вагому допомогу надають репродуктивні технології, які беруть участь у процесі запліднення яйцеклітини жінки за допомогою сперматозоїда. І якщо у насіннєвій рідині чоловіка є активні сперматозоїди, шанс на запліднення, природне чи штучне, залишається.

Лікування
Лікування олігосперміїявляють собою комплекс заходів, спрямованих на усунення першопричини патології, яка призвела до зменшення обсягу сперми, що виділяється, і кількість сперматозоїдів, що містяться в ній. Такий підхід називається етіологічним.
У деяких випадках олігозооспермія та олігоспермія є невиліковними. До таких випадків належать відсутність та недорозвиненість яєчок, а також генні мутації. При патології такої етіології терапія пацієнту призначається. Зважаючи на те, що невелика кількість сперматозоїдів у насіннєвій рідині не завдає чоловікові ніякого дискомфорту, він може жити звичайним життям.
В інших випадках найбільш продуктивним є хірургічне лікування, наприклад, при варикоцелі. Як правило, лікар використовують консервативний метод терапії, а за Івана ефективності пропонує пацієнтові радикальний метод вирішення питання, який з високого ступеня ймовірності відновить його фертильність.
У процесі утворення сперматозоїдів в організмі колосальну роль відіграє тестостерон. Тому в тому випадку, коли спермограма показує низьку якість еякуляту, нерідко застосовується гормональна терапія, спрямована на збільшення концентрації тестостерону в організмі. З цією метою застосовуються два типи препаратів: антиестрогени та гонадотропіни. Вони по-різному впливають на ендокринну систему чоловіка, але при сприятливому перебігу терапії призводить до однакового результату збільшення вироблення тестостерону, сперматозоїдів і, відповідно, поліпшення чоловічої фертильності. Призначати уколи тестостерону для чоловіків при олігосперміїможе тільки лікар.
З десяти пацієнтів, які звертаються до лікаря з приводу олігоспермія, щонайменше 4 отримують діагноз: ідіопатична олігоспермія. В даному випадку причина патології є невстановленою, тому те, як лікувати олігоспермію, лікар визначає виходячи із загального стану здоров'я пацієнтів
Як правило, йому рекомендується вести здоровий спосіб життя, нормалізувати харчування, яке безпосередньо впливає на ендокринну систему, а, отже, і на продукування тестостерону. А також дуже важливо позбутися гіподинамії. Така міра також спрямована на збільшення концентрації гормону тестостерону в організмі в результаті зростання м'язової маси. Також фізична активність корисна, оскільки покращує кровотік у малому тазі.
Профілактика
Знаючи і що її викликає, можна виділити заходи профілактики тих захворювань, які стають причиною зміни якості сперми. Цілком усунути ризик патології неможливо, але за допомогою правил здорового образужиття є висока можливість зберегти чоловічу фертильність надовго.
- Регулярне фізичне навантаження з необхідним рівнем інтенсивності дозволяє не тільки збільшувати вироблення тестостерону, але й сприятливо впливати на роботу кровоносної, нервової та ендокринної системи, що також позитивно позначається на фертильності.
- Правильне харчування необхідне підтримки загального тонусу організму та профілактики ендокринних розладів.
- Контроль за перебігом хронічних захворювань, особливо локалізованих у сечостатевій системі, дозволяє уникнути розвитку захворювань, які є провокатором олігоспермії.
- Безпечне та регулярне статеве життя відіграє певну роль у підтримці та збереженні чоловічої фертильності.
Таким чином, знаючи, чому виникає олігоспермія, що таке і як лікувати, можна зберегти здатність до запліднення довгі роки.
Чоловіче безпліддя представляє серйозну медичну проблемуі може спричинити проблеми в сім'ї.
Найчастіше за підозри на наявність безпліддя першими чоловіками обстежують лікарі-урологи. Чоловіче безпліддя може бути мультифакторною проблемою, що вимагає її вирішення залучення фахівців суміжних областей.
Рекомендації, представлені в цьому розділі, ґрунтуються на огляді літератури, доступної в Medline, Cochrane Central Register of Controlled Trials та списках літератури, цитованої в наукових статтях та оглядах, присвячених проблемі чоловічої безплідності.
Використовувався контрольований словник бази даних Medical Subject Headings (MeSH) за протоколом "вільний текст".
Визначення терміна "безпліддя".
Під безпліддям розуміється відсутність протягом 1 року і більше вагітності у жінки у сексуально активній парі, яка не використовує протизаплідні засоби(ВООЗ).
Епідеміологія та етіологія (поширеність та причини) чоловічого безпліддя.
Приблизно 15% сексуально активних пар не досягають вагітності протягом 1 року і звертаються з цього приводу медичною допомогою. Зрештою 5% пар залишаються бездітними, незважаючи на спроби лікування. У половини (50%) бездітних пар безпліддя пов'язане з «чоловічим фактором», що проявляється відхиленнями в параметрах еякуляту. У ряді випадків жінка з гарною здатністю до зачаття може компенсувати субфертильність чоловіка, тому зазвичай безпліддя проявляється при зниженні фертильності обох партнерів.
Фертильність чоловіків може знижуватися внаслідок таких факторів:
- вроджені чи набуті аномалії сечостатевих органів;
- інфекції сечостатевої системи;
- підвищення температури в мошонці (наприклад, внаслідок варикоцелі);
- ендокринні порушення;
- генетичні відхилення;
- імунологічні чинники
Щонайменше у 30–40% причинний фактор чоловічої безплідності не виявляється (ідіопатична безплідність). У цих пацієнтів в анамнезі немає проблем із фертильністю, змін при фізикальному огляді та в лабораторних даних гормональних досліджень. При цьому в аналізі еякуляту виявляється зниження числа сперматозоїдів (олігозооспермія), зниження рухливості сперматозоїдів (астенозооспермія) та велика кількість сперматозоїдів зі зміненою формою (тератозооспермія). Ці зміни у спермограмі часто спостерігаються одночасно і позначаються як олігоастенотератозооспермія (ОАТ-синдром). У таблиці сумовані основні чинники, асоційовані з чоловічим безпліддям. Ідіопатична чоловіча безплідність зазвичай пов'язана з гормональними порушеннями.
Фактори, пов'язані з чоловічим безпліддям та їх відсотковий розподіл у 10 469 пацієнтів.
Прогностичні фактори чоловічої безплідності.
 Прогноз при чоловічому безплідді при правильному лікуванні сприятливий.
Прогноз при чоловічому безплідді при правильному лікуванні сприятливий.
Прогностичними факторами при чоловічому безплідді та визначальними ефективність лікування чоловічої безплідності є:
- тривалість безплідності;
- первинне чи вторинне безпліддя;
- дані спермограми;
- вік та фертильність партнерки.
У безплідних парах з тривалістю спостереження 2 роки і з олігозооспермією як первинної причиничастота настання вагітності після лікування безпліддя у чоловіків становить 27%.
У багатьох країнах жінки відкладають першу вагітність, мотивуючи це необхідністю завершення освіти, потім початком професійної кар'єри. Вік жінки – найбільш важливий прогностичний фактор, який незалежно впливає на ефективність допоміжних репродуктивних технологій. У жінок віком 35, 38 та > 40 років порівняно з 25-річними потенціал до зачаття знижується до 50, 25 та< 5% соответственно.
Основні принципи лікування чоловічої безплідності:
- Для визначення причини безплідності необхідно проводити одночасне обстеження обох партнерів.
- При діагностиці та лікуванні чоловічої безплідності необхідно враховувати фертильний статус жінки, оскільки він може впливати на кінцевий результат.
- Уролог-андролог повинен обстежити кожного чоловіка з безпліддям на наявність порушень із боку сечостатевої сфери. Це стосується всіх пацієнтів зі зниженням якості еякуляту. Для призначення відповідного лікування (лікарське лікування, операція, допоміжні репродуктивні технології) необхідно поставити діагноз та визначити причину безплідності.
Лікування чоловічої безплідності на сучасному рівні. Ефективне лікування безплідності у чоловіків.
 При чоловічому безплідді правильно проведене лікування дозволяє досягти настання вагітності більш ніж у 70% випадків.
При чоловічому безплідді правильно проведене лікування дозволяє досягти настання вагітності більш ніж у 70% випадків.
Лікування чоловічої безплідності включає:
- Хірургічне лікування безпліддя у чоловіків. Наприклад, хірургічне лікування варикоцеле або хірургічне відновлення прохідності сім'явивідних проток.
- Лікування інфекцій . Якщо аналіз крові має велику кількість лейкоцитів, це може свідчити про наявність в організмі гострого запалення, у тому числі, інфекцій статевих шляхів. Лікування антибіотиками може допомогти вилікувати інфекцію, але не завжди це гарантує відновлення здатності до запліднення.
- Лікування сексуальних проблем. Лікування захворювань, таких як еректильна дисфункція та передчасна еякуляція може суттєво покращити прогноз при чоловічому безплідді.
- Гормональне лікування чи корекцію гормональних зрушень, лікарську терапію. У випадку, якщо безпліддя у чоловіка пов'язане з високим або низьким рівнемпевних гормонів або є проблеми з тим, як організм використовує гормони, лікар може рекомендувати лікування гормонами або ліками, які змінюють рівень гормонів у сприятливу для покращення сперматогенезу сторону.
- Фізіолікування. Місцеве використання лазерного випромінювання, електрофорезу та фонофорезу з лікарськими препаратами може суттєво допомогти у лікуванні чоловічої безплідності та значно покращити сперматогенез.
- Допоміжні репродуктивні технології (ДРТ)у лікуванні безпліддя у чоловіків.У разі корекції непрохідності сім'явивідних проток, ретроградної еякуляції або інших проблем з "доставкою" сперми в статеві шляхи жінки, сперматозоїди можуть бути взяті безпосередньо з яєчка або з сечового міхура і введені в яйцеклітину. Найбільш поширеною методикою є екстракорпоральне запліднення (ЕКО). Ця процедура включає хірургічне вилучення яйцеклітини з яєчника жінки, запліднення її спермою в лабораторії, а потім приміщення заплідненої яйцеклітини в матку.
 Доктор Міленін - фахівець із лікування чоловічої безплідності.
Доктор Міленін - фахівець із лікування чоловічої безплідності.
Запитайте доктора Кузьму Міленіна:
* Поле "Сайт" заповнювати не потрібно. Своє питання напишіть, будь ласка, у полі "Коментар".
- #1
Здрастуйте, ми з чоловіком у шлюбі вже 5 років, при повному нашому обстеженні чоловікові поставили діагноз ОАТ-СИНДРОМ, БАКТЕРІОСПЕРМІЯ, ХР.ПРОСТАТИТ. Провели лікування антибіотиками, але нічого не змінилося, через півроку після лікування зважилися на ЕКЗ, здали аналізи з діагнозом 14%-активно-рухливих нормозооспермій, з 13 ооцитів запліднились лише дві, зробили підсадку але безуспішно. Наші врвчі кажуть, що навіть з таким діагнозом є шанс завагітніти протягом 5 років. Чоловікові 43, а мені 28 років, час швидко йде може знову повторити спробу ЕКЗ? Заздалегідь дякую.
- #2
Фатімо, привіт! Лікування чоловічої безплідності повинно призначатися після обстеження, що включає дослідження рівня статевих гормонів (ЛГ, ФСГ, загальний і вільний тестостерон, пролактин, естрадіол, ДГА-сульфат), бакпосів еякуляту, аналіз на генетичні фактори безплідності, УЗД мошонки і т.д. Олігоастенотератоспермія може бути проявом порушення сперматогенезу, процесу вироблення секрету простати, насіннєвих бульбашок. Залежно від виявлених причин змін у спермограмі можуть бути призначені різні варіанти лікування чоловічої безплідності.